Doctor Oscar Ortiz Miñon, Cirujano Oftalmólogo.: GLAUCOMA ¿QUE ES?
Mucho se escucha sobre el glauco...: GLAUCOMA ¿QUE ES? Mucho se escucha sobre el glaucoma, que tienes que cuidarte y visitar al oftalmólogo para que te diagnostique si tienes...
Médico Cirujano Oftalmólogo, super especialista en Cornea y Cirugía Refractiva. Con manejo de cirugía de catarata, glaucoma, estrabismo, retina, retinopatía diabética y párpados. Adscrito al Hospital Conde de Valenciana, Miembro de la Sociedad Mexicana de Oftalmología, Centro Mexicano de Cornea Tel 55724078, 55729875, 55721178
jueves, 13 de diciembre de 2018
GLAUCOMA ¿QUE ES?
Mucho se escucha sobre el glaucoma, que tienes que cuidarte y visitar al oftalmólogo para que te diagnostique si tienes o no glaucoma, pero ¿que es esta enfermedad? ¿que molestias se tiene con el?¿cual es su origen?
El glaucoma es una enfermedad de los ojos en la que la presión intraocular esta elevada, llevándonos a dañar al ojo, con lo que se va perdiendo la visión en la periferia del campo visual, en forma lenta y progresiva, hasta que el paciente deja de ver completamente. Esta perdida de la visión es irreversible, pero puede frenarse el proceso, de manera que la persona que lo sufre, no siga perdiendo visión.
El ojo tiene la forma de una pelota cerrada. Como pasa con las pelotas deportivas, el ojo tiene una presión interna. Si uno toca el ojo a través de los parpados, se puede dar cuenta que no es blando como el algodón, mas bien es duro, pero no tanto como una piedra. Esto esta dado por la presión intraocular.
La presión intraocular esta regulada en forma muy precisa por un sistema de ingreso de liquido y otro de extracción de liquido. Hay que aclarar que el liquido dentro del ojo esta en movimiento y recambio constante, como en cualquier parte del cuerpo.
 El ingreso del liquido al ojo se da por una parte anatómica del ojo que se llama "procesos ciliares". Estos estan inmediatamente detrás del iris. La extracción del liquido se da en una que se llama trabéculo, que esta inmediatamente delante del iris. Y en forma constante se esta ingresando y extrayendo liquido. Este liquido lleva oxigeno y nutrientes a las estructuras internas del ojo. Por eso es tan importante.
El ingreso del liquido al ojo se da por una parte anatómica del ojo que se llama "procesos ciliares". Estos estan inmediatamente detrás del iris. La extracción del liquido se da en una que se llama trabéculo, que esta inmediatamente delante del iris. Y en forma constante se esta ingresando y extrayendo liquido. Este liquido lleva oxigeno y nutrientes a las estructuras internas del ojo. Por eso es tan importante.Ahora si la cantidad de liquido que ingresa no es igual a la que sale, la presión intraocular se altera, bajándose o subiéndose, dependiendo de si el ingreso es superior o inferior a la extracción.
En el glaucoma la extracción del liquido intraocular esta disminuida, y por ello se acumula mas liquido intraocular, con lo que aumenta la presión intraocular.
El trabéculo es por donde sale el liquido intraocular, como ya habíamos dicho antes, este hace las veces de una coladera, que regula la cantidad de liquido que sale del ojo, logrando que la presión intraocular sea la adecuada.
En el glaucoma el trabéculo se obstruye, ya sea porque el liquido pase con mas dificultad a través de el, como cuando la coladera de la tina de la casa se llena de sarro, evitando que drene el agua, acumulándose hasta desbordar la tina. En el caso del ojo, no se desborda el agua, sino se sube la presión intraocular.
Otro mecanismo es que el iris tape al trabéculo, impidiendo que el liquido llegue a este, haciendo que este se acumule dentro del ojo, subiendo consecuentemente la presión.
En el primer caso lo llamamos de angulo abierto, pues el trabéculo esta abierto, pero no funciona bien, y en el segundo es de angulo cerrado, pues esta cerrado el libre paso del liquido al trabéculo.
Ya entendimos porque se sube la presión intraocular, ahora porque se pierde la visión?
 En la parte mas posterior de la pelota del ojo esta el nervio óptico, que sirve para llevar la información de lo que vemos con el ojo, al cerebro. Esta estructura es muy importante y trabaja constantemente, por lo que demanda una gran cantidad de oxigeno y alimento. Para poder satisfacerlo es rico en pequeños vasos capilares, que llevan sangre con oxigeno y nutrientes. Cuando la presión intraocular se sube, estos vasos capilares tienen dificultad para llevar la sangre al nervio óptico, haciendo que este sufra, con lo que sus células se van muriendo. Las primeras células que se mueren son las de la visión periférica, por lo que la visión se va perdiendo lentamente de la periferia al centro.
En la parte mas posterior de la pelota del ojo esta el nervio óptico, que sirve para llevar la información de lo que vemos con el ojo, al cerebro. Esta estructura es muy importante y trabaja constantemente, por lo que demanda una gran cantidad de oxigeno y alimento. Para poder satisfacerlo es rico en pequeños vasos capilares, que llevan sangre con oxigeno y nutrientes. Cuando la presión intraocular se sube, estos vasos capilares tienen dificultad para llevar la sangre al nervio óptico, haciendo que este sufra, con lo que sus células se van muriendo. Las primeras células que se mueren son las de la visión periférica, por lo que la visión se va perdiendo lentamente de la periferia al centro. En este momento quiero decir que hay 2 visiones, la central que es muy importante pues gracias a ella podemos ver las letras, o hasta las patitas de las pulguitas, y la visión periférica, que también es muy importante, pues aunque en la periferia no podemos ver los detalles de las cosas, podemos ver que hay una persona, silla o un bulto, evitando que choquemos con el al caminar.
 Al ser la visión periférica la que se pierde, y debido a que esto es muy lento, el paciente no se da cuenta hasta que ya esta muy avanzado el problema, y comienza a tropezarse
Al ser la visión periférica la que se pierde, y debido a que esto es muy lento, el paciente no se da cuenta hasta que ya esta muy avanzado el problema, y comienza a tropezarsecon las cosas, pues están fuera de su reducido campo visual.
La manera de que no lleguemos tan lejos es por una visita al oftamólogo, para descartar o diagnosticar este problema.
Hay que aclarar que la presión intraocular alta no duele, a menos que sea demasiado alta, ni da otros síntomas, hasta que el paciente comienza a tropezarse con las cosas.
Con lo anterior quiero insistir en que es importante el examen oftalmológico, al menos una vez al año.
VISITA AL OFTALMÓLOGO AL MENOS UNA VEZ AL AÑO
martes, 6 de noviembre de 2018
Doctor Oscar Ortiz Miñon, Cirujano Oftalmólogo.: ADIÓS A LOS LENTESO mejor dicho, cirugía refracti...
Doctor Oscar Ortiz Miñon, Cirujano Oftalmólogo.: ADIÓS A LOS LENTES
O mejor dicho, cirugía refracti...: ADIÓS A LOS LENTES O mejor dicho, cirugía refractiva. Es por todos conocido que existe una cirugía para dejar de depender de lentes. Pero...
O mejor dicho, cirugía refracti...: ADIÓS A LOS LENTES O mejor dicho, cirugía refractiva. Es por todos conocido que existe una cirugía para dejar de depender de lentes. Pero...
ADIÓS A LOS LENTES
O mejor dicho, cirugía refractiva.
Es por todos conocido que existe una cirugía para dejar de depender de lentes. Pero ¿como funciona?¿como logra el milagro de permitir ver bien sin necesidad de lentes?
Lo voy a explicar brevemente.
Ya hemos platicado en publicaciones anteriores que el ojo tiene una serie de lentes que permiten enfocar la luz en la retina, gracias a ello podemos ver claramente. Una de estas lentes es la
cornea, esta es la lente mas anterior del ojo, se encuentra por delante del iris o color del ojo. Otra es el cristalino, esta lente también es muy poderosa, se localiza justo detrás del iris.
Someramente podemos decir que entre las 2 lentes se logra enfocar la luz en la retina. Esta ultima se encuentra en la parte mas posterior del ojo, en promedio a 24 mm de la parte mas anterior del ojo. A esta medida se le llama eje antero-posterior del ojo.
La cornea tiene un poder de 43 dioptrías en promedio, el cristalino tiene 21 dioptrías en promedio. Sumándolas nos da 64 dioptrías con las que se enfoca la luz en la retina.
La cornea al ser la lente mas anterior del ojo, tenemos acceso a ella muy fácilmente, solo necesitamos abrir los ojos y la cornea ya esta ahí, cuando tocamos el ojo y nos duele, lo que tocamos es la cornea.
Estando tan a la mano es lo mas fácil manipularla, para hacer cambios en ella.

Hablando de la tecnología, actualmente tenemos un laser que tiene la capacidad de evaporar el tejido corneal, de una manera muy precisa y controlada. Cada disparo del laser puede evaporar 4 micras cubicas de tejido corneal. Hay que recordar que una micra es la milésima parte de un milímetro.
Dicho todo lo anterior podemos pensar que, si programamos a el laser para que dispare y evapore el tejido corneal, en algunas partes mas y en otras menos o nada, lograremos cambiar la forma de la cornea de manera controlada, haciendo que su poder dióptrico se adecue al poder que nosotros necesitamos, para que la luz se enfoque en la retina.
Si tenemos un ojo miope, la luz se enfoca por delante de la retina, porque tenemos mucho poder dióptrico, hay que bajarlo. Programamos al laser para que aplane un poco a la cornea, quitándole algunas dioptrías y la luz se enfocara en la retina.

Si tenemos un ojo hipermétrope, la luz se enfoca detrás de la retina, por lo que hace falta poder dióptrico. Hacemos con el laser mas curva la cornea, con lo que aumentamos el poder dióptrico de esta y logramos enfocar la luz en la retina.
En el caso de astigmatismo la luz se enfoca, una parte delante de la retina y otra detrás de esta. Programamos al laser para que aplane una parte de la cornea y haga mas curva la otra, logrando que toda la luz se enfoque en la retina.
Muchas veces escuchamos decir, me operaron para quitarme los lentes o me voy a operar para quitarme los lentes y lo vemos como algo muy normal y sencillo, pero la realidad no es así. Antes se consideraba un milagro mejorar la visión. Actualmente es todo un avance en la tecnología, lleno de detalles que requiere de una gran pericia, ademas de saber exactamente que es lo que hay que hacer en cada caso, para tener el éxito que deseamos.
Antes de decidir operarte, piensa que tus ojos son los únicos que tienes. Busca operarte con un oftalmólogo profesional. Dale prioridad a los conocimientos y no pienses únicamente en el precio.
VISITA A TU OFTALMÓLOGO AL MENOS UNA VEZ A AÑO
lunes, 22 de octubre de 2018
LOS LENTES INTRAOCULARES
Imaginen que hace 100 años le proponemos a cualquier persona, colocar algo dentro de su cuerpo, argumentando que mejorara su calidad de vida, esta persona nos tacharía de locos
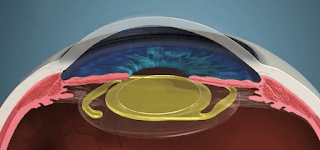
y correría lejos de nosotros. Ahora si le decimos que esto sera dentro de su ojo, correría aun con mas fuerza. Pues eso es lo que hacemos actualmente. La ciencia ficción nos llegó.
Actualmente es posible colocar piezas de titanio en los huesos de las piernas o tubos de plástico en las arterias que salen del corazón, etc.
Pues en el ojo también se están colocando prótesis de acrílico que nos ayudan a ver mejor, estos son los lentes intraoculares.
Se dice fácil, me pusieron un lente intraocular, ¿pero qué es un lente intraocular? ¿cómo funciona? ¿donde se coloca? etc.
 Hay diferentes tipos de lentes intraoculares, los de cámara anterior, los de cámara posterior, los fáquicos (con cristalino), los áfacos (sin cristalino), etc.
Hay diferentes tipos de lentes intraoculares, los de cámara anterior, los de cámara posterior, los fáquicos (con cristalino), los áfacos (sin cristalino), etc.Antes de seguir quiero aclarar estas dos palabras; Fáquico, es el ojo que no ha sido operado de catarata y tiene el cristalino. Áfaco, es el ojo que ya fue operado de catarata y/o no tiene cristalino.
Los lentes intraoculares mas frecuentemente usados son los que corrigen la afáquia, dicho de otra manera, los que se usan para después de una cirugía de catarata. Son muy importantes porque al retirar la catarata del ojo, este queda con una falla de graduación muy grande, que puede ser de hasta de 18 dioptrías. Estas las podemos corregir como antes se hacía, con unos gruesos lentes aéreos o de contacto, pero también podemos corregirlo colocando un lente intraocular.
 Estos lentes intraoculares para después de la cirugía de catarata los hay de muchos tipos. Diremos primero que hay de cámara anterior y de cámara posterior.
Estos lentes intraoculares para después de la cirugía de catarata los hay de muchos tipos. Diremos primero que hay de cámara anterior y de cámara posterior.Los de cámara anterior son colocados delante del iris (color del ojo), se apoyan en la unión entre la cara posterior de la cornea y el iris llamado trabéculo. Son muy buenos, su inconveniente es que están muy cerca de la cara posterior de la cornea, por lo que pueden alterarla y dañarla, por esto la tendencia es a no usarlos, salvo en casos especiales.
Pasemos ahora a los lentes de cámara posterior. Estos son los mas usados, pues se colocan en el mismo lugar donde se encontraba el cristalino antes de la cirugía, siendo esto mas natural, logrando que se respeten todas las estructuras del ojo. Ademas de que la imagen se forma de manera mas fisiológica para el ojo. De estos hay monofocales, bifocales, multifocales, tóricos, acomodativos, etc.
Los monofoclaes tiene un solo foco, de lejos o de cerca, como todo tienen ventajas y desventajas. Las ventajas son que enfocan el 100% de la luz en ese punto focal, la desventaja es que para ver en el foco contrario, se requiere de ayuda óptica con lentes aéreos.
En cuanto a los bifocales logran 2 puntos focales, uno de lejos y uno de cerca, de esa manera se puede ver de lejos y de cerca sin necesidad de otra ayuda óptica. El inconveniente de estos es que un porcentaje de la luz esta enfocada de lejos y otro de cerca, pudiendo al principio de su uso dar un poco de halos visuales. Lo bueno es que el individuo se adapta y estos dejan de molestarle después de unos días.
Hablando de los multifocales, estos tienen 3 puntos focales, uno de lejos, uno de cerca y uno a distancia media. Uno pensaría que estos son peores, sin embargo se ha visto que los pacientes se adaptan bastante bien a ellos. Puede decirse que mejor que con los bifocales.
Los lentes acomodativos tienen la facultad de moverse dependiendo de la necesidad de la visión, de cerca o de lejos. La ventaja es que llevan el 100% de la luz a ese punto focal. La desventaja es que con el tiempo pierden esa capacidad de movimiento, por lo que se convierten en monofocales.
Los tóricos tienen la facultad de corregir el astigmatismo corneal, de esta manera una persona que tiene un astigmatismo mas o menos importante, puede quedar sin necesidad de ayuda óptica aérea.
Estos últimos son personalizados y su colocación debe ser muy precisa, pero son muy buenos si se tiene un astigmatismo corneal de mediano a alto.
 Como les decía al principio, están también los lentes intraoculares fáquicos, estos se usan en personas que aun tienen cristalino, dicho de otra forma, que no se han operado de catarata.
Como les decía al principio, están también los lentes intraoculares fáquicos, estos se usan en personas que aun tienen cristalino, dicho de otra forma, que no se han operado de catarata.Estos lentes se indican en personas que son jóvenes y por ello su cristalino, aun se mueve para enfocar de lejos o de cerca, que quieran dejar de usar lentes, pero por alguna razón, no se puede operar por medios mas frecuentes, como el lasik. Esto puede ser por tener una graduación alta o por una cornea delgada o con queratocono, etc.
Estos lentes fáquicos también los hay de cámara anterior, que casi no se usan por las mismas razones que dijimos cuando hablamos de los lentes para áfacos.
Actualmente los que usamos son de cámara posterior, colocados justo por delante del cristalino y detrás del iris. Estos son una maravilla pues ayudan a las personas que ven muy mal, permitiendo que estas hagan su vida prácticamente sin necesidad de lentes.
Como podemos ver, cuando hablamos de lentes intraoculares hablamos de un tema apasionante y extenso, que aquí solo trate muy superficialmente.
Quiero decir que cada lente es un avance tecnológico importante, por ende, las casas productoras de cada lente tiene que pagar por esa tecnología diferentes precios, por lo que cada lente se cotiza diferente en el mercado.
Con lo anterior podemos decir que, cuando preguntamos sobre el precio de una cirugía donde se va a colocar un lente intraocular, como en la cirugía de catarata, no podemos esperar un precio único, pues el lente intraocular se debe adaptar a las necesidades de cada paciente, salvo que sea un lugar limitado que solo maneja una calidad de lente.
Con todo lo anterior quiero invitarte a que seas bien informado por un oftalmólogo actualizado, que te pueda aclarar todas tus dudas, para tener la mejor opción.
VISITA A TU OFTALMÓLOGO AL MENOS UNA VEZ AL AÑO.
lunes, 1 de octubre de 2018
LA AGUDEZA VISUAL
QUE QUIERE DECIR, YO VEO 20/20 Y TU 20/80?
Mas de una vez te haz preguntado ¿que tan bien veo?, o te han dicho, tu ves 20/20 o 20/100 y te quedas con unos números que según ellos es muy bueno o muy malo, pero quien sabe que quieran decir.
Te platico, la agudeza visual es la capacidad de diferenciar 2 puntos, a una distancia determinada. Así, cuando están muy juntos o están muy lejos, puedes no diferenciarlos, encontrando que hay personas que ven un solo punto, a menos que estos estén mas separados o cerca.
 Muchas veces lo medimos con una tabla de letras que cada vez se hacen mas pequeñas, se llama tabla de snellen.
Muchas veces lo medimos con una tabla de letras que cada vez se hacen mas pequeñas, se llama tabla de snellen.Bueno pues cada letra está formada por un montón de puntos y en la medida que podamos diferenciar estos, podemos saber que letra es la que estamos viendo.
Si lo queremos explicar científicamente, debemos saber que la luz viaja en forma de rayos rectos, desordenados pero rectos. Cuando hay 2 puntos en un pizarrón o en el paisaje, estos tienen una distancia entre ellos y emiten 2 rayos diferentes de luz hacia nuestro ojo, formando un ángulo que puede ser de 10° o de 50° etc.. Entre mas separados estén estos puntos, el ángulo es mas grande y mas fácilmente podemos dicernir entre los 2 puntos, pero entre mas juntos estén, el ángulo formado por estos rayos es mas pequeño. Así también entre mas lejos estemos de ellos, el ángulo sera mas pequeño, dificultando su discriminación. Esto es la agudeza visual, la capacidad de distinguir 2 o mas puntos separados.
En la capacidad visual normal, para poder distinguir 2 puntos, estos deben estar separados de manera que sus rayos luminosos formen un angulo de 1° al llegar al ojo.
En la capacidad visual normal, para poder distinguir 2 puntos, estos deben estar separados de manera que sus rayos luminosos formen un angulo de 1° al llegar al ojo.
Ahora que quiere decir 20/20?. Pues eso, que estas letras están diseñadas para formar un ángulo de 1° a 20 pies de distancia, cuando decimos que veo 20/200, quiere decir que esa letra forma un ángulo de 1° a 200 pies, y 20/100 cuando lo forma a 100 pies de distancia, etc, para cada tamaño de letra.
 Bueno con todo lo anterior podemos deducir que cuando vemos 20/20, que se supone que es la visión perfecta, tenemos la capacidad de discriminar un ángulo de 1°.
Bueno con todo lo anterior podemos deducir que cuando vemos 20/20, que se supone que es la visión perfecta, tenemos la capacidad de discriminar un ángulo de 1°.
Hay personas que pueden discriminar menos de 1° angulo, pero todo tiene un límite. Este se da por la separación de 2 células visuales. Esto quiere decir que cada célula visual debe recibir su propio rayo de luz para poder diferenciarlos, si la separación no llega a 2 células diferentes, estos 2 rayos estimularan a una sola célula y aunque sean 2 rayos, no podrán ser diferenciados. Esto nos da el límite de separación, formado por el ángulo entre los 2 rayos de luz. Este se sabe que es de entre 1° y 30 segundos ángulo.
Las personas que pueden ver hasta 20/15 o 20/10 tienen muchas células visuales por milímetro cuadrado, permitiendoles discriminar hasta 30 segundos arco, esto es lo máximo a que se llega y en la tabla de snellen se representa con el 20/7. Casi nadie tiene esta capacidad, es como los que rompen los récords en las olimpiadas.
¿Que quiere decir 20/20?. En esta formula el numerador es la distancia a la que se debe tomar la lectura, esto es 20 pies, y el denominador 20 es la distancia para la que esta diseñada la letra. En el caso del 20/100, el numerador indica que la prueba se debe hacer a 20 pies como en todos los renglones, y la letra esta diseñada para verse o formar un ángulo de 1° a 100 pies y así todos los demás.
En medida inglesa se habla en pies, en sistema métrico decimal se habla en metros. Así 6/6 es lo mismo que 20/20, 6 metros sobre 6 metros, o 20 pies sobre 20 pies. Es decir, que 20/200 en inglesa es igual que 6/60 en métrico decimal.
Hay otra medida que es LogMAR. En esta se expresa el logaritmo del ángulo que forma esta letra, así el 20/20 es igual a 0, el 20/25 es igual a 0.1, el 20/30 es 0.2, el 20/80 es 0.5 y el 20/200 es igual a 1, pero esta forma de expresarlo supera los alcances de este artículo.
Ahora ya sabemos que quiere decir, veo 20/50, o 20/400.
lunes, 24 de septiembre de 2018
LA HISTORIA DE LA CIRUGÍA DE LA CATARATA DE OJO
ES UN EJEMPLO DE LA EVOLUCIÓN DE LA CIENCIA Y LA HUMANIDAD. parte 2
ES UN EJEMPLO DE LA EVOLUCIÓN DE LA CIENCIA Y LA HUMANIDAD. parte 2
En la primera parte platicamos sobre cómo desde la época de Hipócrates, de los Aztecas y Mayas, se trataban la ceguera por catarata del ojo. Veíamos que en el siglo pasado se retiraba la catarata en su totalidad, a través de una herida muy grande en el ojo, por lo que la recuperación postoperatoria era muy lenta, además después de la cirugía el paciente necesitaba unos lentes muy gruesos, para poder compensar las 21 dioptrías que se quitan al retirar el cristalino.
Durante esta guerra, los vidrios de los aviones eran de un material acrílico, duro que se llama polimetilmetacrilato. Pues a muchos aviadores se les enterraban astillas de este material, dándose cuenta que estas no causaban inflamación, ni otra reacción dentro del cuerpo. Por esto se pensó en hacer lentes con este material que es inocuo para el organismo.
Al inicio fueron lentes de contacto, pero después se hicieron los tan ansiados lentes intraoculares. Con esto se logró ayudar a muchos pacientes para mejorar su calidad de vida. Pero también nos enfrentamos a muchos problemas que antes no imaginábamos.
Lo primero que se hizo, fue ponerles un lente de 21 dioptrías a todos los pacientes, sustituyendo el poder del cristalino. Pero algunos de estos pacientes eran miopes o hipermétropes desde jóvenes, por lo que con frecuencia estos requerían de lentes después de su cirugía y algunos eran lentes muy gruesos.
Fue cuando buscamos poner el lente adecuado a la graduación de cada paciente. Pero ¿cómo saber que poder de lente intraocular requiere cada paciente?
 Bueno pues ideamos un aparato de ultrasonido, como el que usamos para ver a los bebes dentro del abdomen de la mamá, que nos permite medir el tamaño anteroposterior del ojo, así como medir el poder dióptrico de la córnea. Cuando se tiene estos 2 valores y por medio de unas fórmulas, podemos saber ¿cual es el poder del lente intraocular que necesitamos, para que el paciente vea bien, sin necesidad de lentes, después de la cirugía?
Bueno pues ideamos un aparato de ultrasonido, como el que usamos para ver a los bebes dentro del abdomen de la mamá, que nos permite medir el tamaño anteroposterior del ojo, así como medir el poder dióptrico de la córnea. Cuando se tiene estos 2 valores y por medio de unas fórmulas, podemos saber ¿cual es el poder del lente intraocular que necesitamos, para que el paciente vea bien, sin necesidad de lentes, después de la cirugía?Otro problema al que nos enfrentamos con el advenimiento de los lentes intraoculares fue que, solo podíamos colocar el lente intraocular por delante del iris, pues al retirar todo el cristalino, la única estructura del ojo que podía sostener el lente intraocular era este.
Eso sonaba buena idea, lo malo es que con los movimientos oculares, el lente intraocular vibra y estas vibraciones afectan con el tiempo a la córnea, haciendo que el paciente vuelva a perder su visión, obligando a un trasplante de la córnea.
Ahora bien ¿Cómo alejar el lente de la córnea?
Bueno lo que se hace es que, no se retira el cristalino completo, ahora se rompe la cápsula anterior, que es como la cáscara del cristalino, y se extrae únicamente el núcleo, dejando así la cápsula posterior íntegra y en su lugar. Finalmente tenemos un lugar donde poner el lente intraocular por detrás del iris, alejado de la córnea, en la cápsula posterior del cristalino, evitando que sus vibraciones afecten a esta.
Por fin, los oftalmólogos le ganamos a la enfermedad.
Pero la ciencia no se quedo conforme. Resulta que la recuperación completa de la visión tardaba 45 días aproximadamente. Esto era principalmente por el tamaño de la herida, que se requería para extraer el núcleo del cristalino. Si queríamos que el paciente se recuperara mas rápido, debíamos reducir el tamaño de la herida.
 Entonces se ideó un método que ya se había intentado con anterioridad. Este método consiste en introducir una punta de 3 mm de diámetro, que tiene la posibilidad de moverse a gran velocidad, haciendo que la catarata se emulsione y se deshaga en pedacitos, de esta manera podíamos aspirarla y extraerla por esta pequeña herida. Pero al aspirarla, el espacio intraocular se perdería, por lo que al mismo tiempo inyectamos agua a este espacio, para que se mantenga con sus estructuras y tejidos en su lugar, evitando que el ojo se colapse.
Entonces se ideó un método que ya se había intentado con anterioridad. Este método consiste en introducir una punta de 3 mm de diámetro, que tiene la posibilidad de moverse a gran velocidad, haciendo que la catarata se emulsione y se deshaga en pedacitos, de esta manera podíamos aspirarla y extraerla por esta pequeña herida. Pero al aspirarla, el espacio intraocular se perdería, por lo que al mismo tiempo inyectamos agua a este espacio, para que se mantenga con sus estructuras y tejidos en su lugar, evitando que el ojo se colapse. Bueno ya podíamos extraer la catarata por una herida de 3 mm, hay que aclarar que el diámetro de la catarata es de 11 mm.
Pero ahora los lentes intraoculares que eran de 6 mm de diámetro, nos obligaban a abrir la herida hasta esa misma medida, perdiendo entonces las ventajas de la herida pequeña.
¿Que hacer? Pues lo que se invento fueron lentes de un material plegable, pero que también recuperan su forma original al soltarlo.
Los materiales que se usaron fueron 2.
Uno de silicón, que dio algunos problemas, por lo que ahora ya casi no se usa.
 Otro de acrílico plegable, que podemos enrollar como taquito y con ello introducirlo por la misma herida de 3 mm o menos.
Otro de acrílico plegable, que podemos enrollar como taquito y con ello introducirlo por la misma herida de 3 mm o menos.Fue todo un esfuerzo pero se logro que herida fuera de 3 mm o menos, con lo que la recuperación es de 1 o 2 días, en lugar de 45 que era antes. Hasta aquí vamos muy bien.
Pero la inquietud continua, pues algunos pacientes tienen astigmatismo, esto es que la graduación de la cornea no es igual en todos sus ejes.
Hasta este momento del relato, los lentes intraoculares se adaptan a la graduación de la miopía o hipermetropía del paciente, pero no a su astigmatismo, por lo que si que sufren de astigmatismo seguirán requiriendo de lentes, independientemente de haber corregido su miopía o hipermetropía.
Se buscó entonces cómo ayudar a estos pacientes. Lo que se hizo fueron lentes intraoculares tóricos. Estos tiene diferentes graduaciones en sus ejes vertical y horizontal, logrando al colocarlos en forma correcta, compensar su graduación astigmática.
Bueno pues muchos de los problemas visuales que tenemos, los podemos solucionar con la cirugía de la catarata.
Ya la oftalmología se merece un aplauso, todo lo que ha logrado. Inicia con un paciente ciego y hasta este momento del relato, gracias a la cirugía de la catarata, queda viendo prácticamente sin graduación. Es más, muchos de los pacientes que operamos, siendo jóvenes, tenían algún tipo de necesidad de lentes, por ser miopes, astígmatas, o hipermétropes. Pues ahora con esta cirugía y con todos estos adelantos, podemos dejar a este paciente sin necesidad de lentes para ver de lejos y con una gran sonrisa en su rostro.
Pero la historia no termina aquí, pues los pacientes quedan viendo muy bien de lejos, pero de cerca requieren de lentes.
Recordemos que al principio explicamos la función del cristalino, esta es moverse para permitir que la persona pueda ver de lejos y de cerca, pero al formarse la catarata o mas bien, desde antes de que la catarata se formará, se pierde esta función, con lo que el paciente requiere de lentes para ver de cerca.
Bueno pues ahora los lentes intraoculares están diseñados con unos círculos concéntricos de diferente graduación, con lo que podemos hacer que algunos rayos de luz, queden enfocados para ver de cerca y otros para ver de lejos, logrando que el paciente pueda leer y manejar sin necesidad de lentes.
 Resulta que la persona cuando joven requería de lentes para ver, y con la edad también los requirió para leer, después dejó de ver por una catarata. Ahora con la cirugía de la catarata vuelve a ver, sin necesidad de lentes ni de cerca ni de lejos.
Resulta que la persona cuando joven requería de lentes para ver, y con la edad también los requirió para leer, después dejó de ver por una catarata. Ahora con la cirugía de la catarata vuelve a ver, sin necesidad de lentes ni de cerca ni de lejos.¿Que sigue?
Ahora lo que se está buscando es que, el lente intraocular tenga la facultad de movimiento, como lo hacía originalmente el cristalino, logrando que instantáneamente se enfoque de lejos y de cerca.
Se ha pensado que podríamos inyectar una sustancia que fuera móvil y que tomará la forma del cristalino original, con la graduación necesaria para que el paciente tenga la visión perfecta. pero esto último aún está en la ficción. Estoy seguro que lo veremos en un tiempo no muy lejano.
martes, 18 de septiembre de 2018
LA HISTORIA DE LA CIRUGÍA DE LA CATARATA DE OJO
ES UN EJEMPLO DE LA EVOLUCIÓN DE LA CIENCIA Y LA HUMANIDAD. parte 1
ES UN EJEMPLO DE LA EVOLUCIÓN DE LA CIENCIA Y LA HUMANIDAD. parte 1
La catarata del ojo es un padecimiento que ha existido desde todos los tiempos, imagino a los hombres de las cavernas, que tenían al abuelo ya ciego por padecer catarata, no les quedaba otra mas que ayudarlo a moverse, pues esta, puede llevar al paciente a no distinguir mas que luz, haciendo que la persona sea un invalido.
Hay que saber que la catarata es una realidad para todas las personas, pues tarde o temprano la vamos a padecer, a menos que nos muramos antes. Recuerda a las canas o las arrugas que, a todos a cierta edad nos van a salir. Pues si, las cataratas tienen también relación con la edad, sin descartar que pueden aparecer por algunos padecimientos o traumatismo oculares.
Voy a explicar lo que es la catarata, para que podamos entender mejor que se hacía y se hace actualmente para ayudar a las personas con catarata.
Los rayos de luz en la naturaleza viajan hacia todas partes, en forma desordenada; para poder ver debemos organizar estos rayos de manera que todos viajen en forma ordenada hacia un punto, para esto los ojos tiene unas lentes naturales que logran enfocarlos.
 La primera lente del ojo es la cornea, es una lentes que tiene 43 dioptrías de poder, siendo la más poderosa lente del ojo. Para que nos demos una idea, una lupa casera tiene en promedio 8 o 10 dioptrías únicamente. Detrás de la cornea y dentro del ojo está el cristalino, que también es una lente muy poderosa, tiene 21 dioptrias en promedio.
La primera lente del ojo es la cornea, es una lentes que tiene 43 dioptrías de poder, siendo la más poderosa lente del ojo. Para que nos demos una idea, una lupa casera tiene en promedio 8 o 10 dioptrías únicamente. Detrás de la cornea y dentro del ojo está el cristalino, que también es una lente muy poderosa, tiene 21 dioptrias en promedio. Este cristalino será el motivo de este escrito. Tiene la facultad de moverse para poder enfocar los objetos de lejos y de cerca, logrando así que podamos ver el lejano paisaje y por medio de un movimiento instantáneo, podamos ver algo escrito en un libro.
Es por demás decir que estas dos lentes deben ser completamente transparentes, para que la luz pueda pasar libremente a través de ellas. Es mas, el nombre de la segunda lente CRISTALINO, viene de que es cristalina como el agua (transparente).
Ahora bien, este cristalino, en su proceso de envejecimiento lo primero que sufre es que pierde su movimiento, impidiendo que la persona pueda ver de lejos y de cerca, como lo hacia antes, obligando a la persona a usar lentes para leer, esto sucede más o menos a los 40 años.
Pero el tiempo continúa, haciendo que el cristalino no nada mas deje de moverse, comienza a perder su transparencia de manera gradual y lenta, llegando a opacarse como si fuera un vidrio que inicia por rayarse, para posteriormente hacerse esmerilado, no permitiendo ver a través de él más que luz. En este momento cambia su nombre de cristalino a CATARATA, pues su coloración a través de la pupila, recuerda a las cascadas de la naturaleza.
 Lo que necesitamos en este momento es quitar esa lente opaca para poder volver a ver. Pero no nada más eso, pues también necesitamos sustituir las 21 dioptrías de poder que este cristalino tenía, para ver claramente. Y ademas de lo anterior, es ideal que esta lente pueda enfocar de lejos y de cerca, como lo hacía originalmente.
Lo que necesitamos en este momento es quitar esa lente opaca para poder volver a ver. Pero no nada más eso, pues también necesitamos sustituir las 21 dioptrías de poder que este cristalino tenía, para ver claramente. Y ademas de lo anterior, es ideal que esta lente pueda enfocar de lejos y de cerca, como lo hacía originalmente. Pues en este relato les voy a platicar todo lo que se ha logrado, y como se ha logrado.
Bueno esta historia es muy antigua, puedo decirles que Hipócrates ya trataba a los pacientes que padecían de la catarata. Lo que hacía es que por medio de un movimiento brusco sobre el ojo, lograba hacer que la catarata se luxara hacia el polo posterior y con ello, liberaba el eje visual de ojo, logrando que el paciente volviera a ver.

Nunca vería tan bien como antes, pues le hacía falta las 21 dioptrias originales que ejercía el cristalino, para enfocar la luz en la retina, pero podía ver formas y esto le permitía ser autosuficiente al paciente.
Los aztecas se ayudaban de una punta de maguey, que enterraban en el ojo haciendo también que el cristalino se luxara hacia atrás, liberando de esta manera el eje visual del ojo y logrando que el paciente volviera a ver. Nuevamente hay que decir que la visión no era muy clara, pues le faltaban las 21 dioptrías que proporcionaba el cristalino, pero la persona que no veía, volvía a ver.
Por esto, las cataratas se operaban hasta que esta estuviera madura, de manera que fuera más fácil luxarla. Pero también al esperar la madures de la catarata, permitía que el paciente viera muy mal, y con este procedimiento volvía a ver, aunque fuera muy desenfocado, pero quedaba muy satisfecho, comparando con lo que veía antes del procedimiento.
Hay que decir que al quedarse el cristalino dentro del ojo, muchas veces este se inflamaba, provocando que el ojo sufriera, llevándolo hasta la pérdida de la visión.
El tiempo pasa y llegamos al siglo pasado. En ese tiempo el tratamiento para la catarata era diferente, pues ya se extraía la catarata del ojo.
Para poder extraer la catarata se practicaba una incisión muy grande de 9 o 10 mm en el limbo esclero-corneal, esto es donde se ve que termina el color e inicia lo blanco del ojo, por donde se sacaba el cristalino, evitando de esta manera que la catarata se quedara dentro, logrando que el proceso infamatorio fuera mucho menor.
Lo que se usaba era una punta metálica de 3 mm de diámetro, que por medio de CO2 podía congelarse, con la que se tocaba el cristalino y se congelaba, haciendo que la catarata se pegara a ella, como cuando se nos pegan los dedos al hielo o en el refrigerador, se movía la punta de un lado al otro, logrando que se luxara la catarata y a través de la incisión de 10 mm se extraía esta, evitando que la se quedará dentro del ojo, esto permitía que la inflamación del ojo fuera mucho menor y la evolución era mucho mejor. El movimiento de la punta congelada debía de ser muy cuidadoso, pues no debía de tocar ninguna estructura del ojo.
Ya se había avanzado bastante, pero el paciente después de este tipo de cirugía de catarata, requería del uso de un lente de armazón muy grueso, que sustituía las 21 dioptrías del cristalino, para poder ver adecuadamente. Ademas con este método, la recuperación era muy lenta, pues la incisión que habíamos practicado, era muy grande.
Otro inconveniente de esta tecnología del siglo pasado, era que teníamos que esperar a que la catarata madurara para poder operarla, ya que debía de ser dura, para que fuera más fácil sacarla. Ademas de que el pronóstico visual no era tan bueno, así que el paciente debía estar viendo muy mal, antes de la cirugía, para que apreciara la mejoría y quedará satisfecho.
En los años 70 llega la era de los lentes intraoculares. Esto se logra gracias a la segunda guerra mundial, y sus aviadores heridos.
Pero esto sera tema de la segunda parte de esta historia.
CONTINUARA
VISITA A TU OFTALMOLÓGICO AL MENOS UNA VEZ AL AÑO
lunes, 17 de septiembre de 2018
LA CATARATA DE OJO
Breve historia de su cirugía. parte 1
Breve historia de su cirugía. parte 1
La catarata del ojo es un padecimiento que ha existido desde todos los tiempos, imagino a los hombres de las cavernas, que tenían al abuelo ya ciego por padecer catarata, no les quedaba otra mas que ayudarlo a moverse, pues esta, puede llevar al paciente a no distinguir mas que luz, haciendo que la persona sea un invalido.
Hay que saber que la catarata es una realidad para todas las personas, pues tarde o temprano la vamos a padecer, a menos que nos muramos antes. Recuerda a las canas o las arrugas que, a todos a cierta edad nos van a salir. Pues si, las cataratas tienen también relación con la edad, sin descartar que pueden aparecer por algunos padecimientos o traumatismo oculares.
Voy a explicar lo que es la catarata, para que podamos entender mejor que se hacía y se hace actualmente para ayudar a las personas con catarata.
Los rayos de luz en la naturaleza viajan hacia todas partes, en forma desordenada; para poder ver debemos organizar estos rayos de manera que todos viajen en forma ordenada hacia un punto, para esto los ojos tiene unas lentes naturales que logran enfocarlos.
 La primera lente del ojo es la cornea, es una lentes que tiene 43 dioptrías de poder, siendo la más poderosa lente del ojo. Para que nos demos una idea, una lupa casera tiene en promedio 8 o 10 dioptrías únicamente. Detrás de la cornea y dentro del ojo está el cristalino, que también es una lente muy poderosa, tiene 21 dioptrias en promedio.
La primera lente del ojo es la cornea, es una lentes que tiene 43 dioptrías de poder, siendo la más poderosa lente del ojo. Para que nos demos una idea, una lupa casera tiene en promedio 8 o 10 dioptrías únicamente. Detrás de la cornea y dentro del ojo está el cristalino, que también es una lente muy poderosa, tiene 21 dioptrias en promedio. Este cristalino será el motivo de este escrito. Tiene la facultad de moverse para poder enfocar los objetos de lejos y de cerca, logrando así que podamos ver el lejano paisaje y por medio de un movimiento instantáneo, podamos ver algo escrito en un libro.
Es por demás decir que estas dos lentes deben ser completamente transparentes, para que la luz pueda pasar libremente a través de ellas. Es mas, el nombre de la segunda lente CRISTALINO, viene de que es cristalina como el agua (transparente).
Ahora bien, este cristalino, en su proceso de envejecimiento lo primero que sufre es que pierde su movimiento, impidiendo que la persona pueda ver de lejos y de cerca, como lo hacia antes, obligando a la persona a usar lentes para leer, esto sucede más o menos a los 40 años.
Pero el tiempo continúa, haciendo que el cristalino no nada mas deje de moverse, comienza a perder su transparencia de manera gradual y lenta, llegando a opacarse como si fuera un vidrio que inicia por rayarse, para posteriormente hacerse esmerilado, no permitiendo ver a través de él más que luz. En este momento cambia su nombre de cristalino a CATARATA, pues su coloración a través de la pupila, recuerda a las cascadas de la naturaleza.
 Lo que necesitamos en este momento es quitar esa lente opaca para poder volver a ver. Pero no nada más eso, pues también necesitamos sustituir las 21 dioptrías de poder que este cristalino tenía, para ver claramente. Y ademas de lo anterior, es ideal que esta lente pueda enfocar de lejos y de cerca, como lo hacía originalmente.
Lo que necesitamos en este momento es quitar esa lente opaca para poder volver a ver. Pero no nada más eso, pues también necesitamos sustituir las 21 dioptrías de poder que este cristalino tenía, para ver claramente. Y ademas de lo anterior, es ideal que esta lente pueda enfocar de lejos y de cerca, como lo hacía originalmente. Pues en este relato les voy a platicar todo lo que se ha logrado, y como se ha logrado.
Bueno esta historia es muy antigua, puedo decirles que Hipócrates ya trataba a los pacientes que padecían de la catarata. Lo que hacía es que por medio de un movimiento brusco sobre el ojo, lograba hacer que la catarata se luxara hacia el polo posterior y con ello, liberaba el eje visual de ojo, logrando que el paciente volviera a ver.

Nunca vería tan bien como antes, pues le hacía falta las 21 dioptrias originales que ejercía el cristalino, para enfocar la luz en la retina, pero podía ver formas y esto le permitía ser autosuficiente al paciente.
Los aztecas se ayudaban de una punta de maguey, que enterraban en el ojo haciendo también que el cristalino se luxara hacia atrás, liberando de esta manera el eje visual del ojo y logrando que el paciente volviera a ver. Nuevamente hay que decir que la visión no era muy clara, pues le faltaban las 21 dioptrías que proporcionaba el cristalino, pero la persona que no veía, volvía a ver.
Por esto, las cataratas se operaban hasta que esta estuviera madura, de manera que fuera más fácil luxarla. Pero también al esperar la madures de la catarata, permitía que el paciente viera muy mal, y con este procedimiento volvía a ver, aunque fuera muy desenfocado, pero quedaba muy satisfecho, comparando con lo que veía antes del procedimiento.
Hay que decir que al quedarse el cristalino dentro del ojo, muchas veces este se inflamaba, provocando que el ojo sufriera, llevándolo hasta la pérdida de la visión.
El tiempo pasa y llegamos al siglo pasado. En ese tiempo el tratamiento para la catarata era diferente, pues ya se extraía la catarata del ojo.
Para poder extraer la catarata se practicaba una incisión muy grande de 9 o 10 mm en el limbo esclero-corneal, esto es donde se ve que termina el color e inicia lo blanco del ojo, por donde se sacaba el cristalino, evitando de esta manera que la catarata se quedara dentro, logrando que el proceso infamatorio fuera mucho menor.
Lo que se usaba era una punta metálica de 3 mm de diámetro, que por medio de CO2 podía congelarse, con la que se tocaba el cristalino y se congelaba, haciendo que la catarata se pegara a ella, como cuando se nos pegan los dedos al hielo o en el refrigerador, se movía la punta de un lado al otro, logrando que se luxara la catarata y a través de la incisión de 10 mm se extraía esta, evitando que la se quedará dentro del ojo, esto permitía que la inflamación del ojo fuera mucho menor y la evolución era mucho mejor. El movimiento de la punta congelada debía de ser muy cuidadoso, pues no debía de tocar ninguna estructura del ojo.
Ya se había avanzado bastante, pero el paciente después de este tipo de cirugía de catarata, requería del uso de un lente de armazón muy grueso, que sustituía las 21 dioptrías del cristalino, para poder ver adecuadamente. Ademas con este método, la recuperación era muy lenta, pues la incisión que habíamos practicado, era muy grande.
Otro inconveniente de esta tecnología del siglo pasado, era que teníamos que esperar a que la catarata madurara para poder operarla, ya que debía de ser dura, para que fuera más fácil sacarla. Ademas de que el pronóstico visual no era tan bueno, así que el paciente debía estar viendo muy mal, antes de la cirugía, para que apreciara la mejoría y quedará satisfecho.
En los años 70 llega la era de los lentes intraoculares. Esto se logra gracias a la segunda guerra mundial, y sus aviadores heridos.
Pero esto sera tema de la segunda parte de esta historia.
CONTINUARA
VISITA A TU OFTALMOLÓGICO AL MENOS UNA VEZ AL AÑO
martes, 11 de septiembre de 2018
Doctor Oscar Ortiz Miñon Cirujano Oftalmólogo. 5572-4078/ 5572-7811: CONJUNTIVITIS ALÉRGICALa alergia es un proceso in...
Doctor Oscar Ortiz Miñon Cirujano Oftalmólogo. 5572-4078/ 5572-7811: CONJUNTIVITIS ALÉRGICA
La alergia es un proceso in...: CONJUNTIVITIS ALÉRGICA La alergia es un proceso inflamatorio que se manifiesta en personas con predisposición a sustancias ambiental...
La alergia es un proceso in...: CONJUNTIVITIS ALÉRGICA La alergia es un proceso inflamatorio que se manifiesta en personas con predisposición a sustancias ambiental...
lunes, 3 de septiembre de 2018
EL QUERATOCONO
¿Te quieres operar de la miopía de los ojos y te han dicho que tu no eres candidato?
¿Te han dicho que tu cornea es demasiado delgada?
¿Tu graduación cambia y cambia? ¿no sabes a donde va a llegar?
¿Te dijeron que tu o tu hijo tiene queratocono?
¿Que quiere decir queratocono?
La luz viaja
en el medio ambiente en forma de rayos desordenados y dispersos, mucho más
desordenados que la gente al caminar por las calles. Este desorden es necesario
corregirlo, para que podamos ver adecuadamente. Para poder ver claramente, los
ojos ocupan una serie de lentes que enfocan la luz, para que llegue a la retina
de forma nítida, con una buena cantidad y sin deformidades.
La primera
lente del ojo es la córnea, esta tiene el mayor poder de ordenar la luz, con
sus 43 dioptrías de poder en promedio, cual es muchísimo; Para darnos una idea,
una lupa casera tiene en promedio 8 dioptrías.
 Detrás de la
córnea está el cristalino, que tiene en promedio 21 dioptrías. Estas 2 lentes
son las más importantes para la organización y enfoque de la luz a la retina y
gracias a ellas podemos ver claramente.
Detrás de la
córnea está el cristalino, que tiene en promedio 21 dioptrías. Estas 2 lentes
son las más importantes para la organización y enfoque de la luz a la retina y
gracias a ellas podemos ver claramente.
Es de
entenderse que estas 2 lentes deben ser perfectas en sus superficies, tanto
anterior como posterior, para poder llevar la luz adecuadamente, de lo
contrario sería como ver a través de un vidrio ondulado.
La cornea,
por su forma, recuerda a una cúpula de una iglesia. Aun que ahora se sabe que más
bien es asférica, pero no es motivo de este documento.
En ocasiones
la córnea deja de ser perfectamente redonda y comienza a hacerse puntiaguda, como
si quisiera formar un cono, en lugar de una cúpula. Cuando esto sucede le
llamamos queratocono.
Está por demás
explicar que la luz que atraviesa una superficie cónica, en lugar de esférica,
no se enfoca adecuadamente, haciendo que la persona no vea bien.
Cuando la formación
cónica de la córnea es pequeña, la persona ve un poco mal, pero cuando esta formación
cónica aumenta, la persona ve muy mal.
Este es un
padecimiento que muchas veces es progresivo. Esta progresión es mucho más
importante en personas jóvenes o niños. De manera que al principio la persona
no ve tan mal, pero si lo dejamos a su libre evolución, la persona puede quedar
viendo muy mal.
Esta progresión
al principio obliga al paciente a usar lentes, después lo lleva a usar lentes
de contacto rígidos, poco a poco sigue su evolución y forma opacidades de la córnea,
que impiden la visión adecuada aun a pesar del uso de lentes, obligando a un trasplante
de córnea para que la persona pueda seguir viendo.
También es
importante decir que este padecimiento es bilateral, ósea afecta a ambos ojos, aunque
no en forma simétrica.
La buena noticia
es que actualmente hay manera de frenar la progresión del queratocono, existen
tratamientos que pueden hacer que este no llegue hasta la necesidad de un trasplante.
Para iniciar,
debemos saber que actualmente se asocia mucho el queratocono con el rascado
ocular. Hay niños y pacientes en general que se rascan mucho los ojos, esto
debemos evitarlo. Para ello los oftalmólogos podemos ayudar mediante algún tratamiento.
Así también,
los oftalmólogos podemos echar mano de otros métodos para evitar que el
queratocono crezca, como el cross-linking, los anillos intracorneales o ambos.
Es importante
decir que cuanto antes en la evolución del padecimiento se inicie el
tratamiento, las posibilidades visuales serán mejores, evitando el trasplante
corneal.
Con todo lo
anterior se busca prevenir el trasplante corneal, el cual es una maravilla,
pues permite que una persona que no veía, pueda volver a ver, pero como todo,
tiene sus pros y sus contras. En la medida de lo posible hay que buscar
conservar nuestras corneas.
VISITA A TU OFTALMOLOGO AL MENOS UNA
VEZ AL AÑO. SI TE DIAGNOSTICAN QUERATOCONO ACTUA LO ANTES POSIBLE
martes, 28 de agosto de 2018
LA CATARATA DEL OJO
¿Eres una
persona que tiene más de 50 años?
¿Antes usabas
lentes para leer de cerca y ahora ya no los necesitas?.
¿Tienes
inseguridad al manejar? ¿Te has volado algún tope?¿ cuando llueve prefieres
mejor no manejar?
¿Ya no ves
la televisión tan claro como antes lo hacías?
¿Ya no ves
bien ni con tus lentes?
¿Fuiste a la
óptica y te mandaron unos lentes que no te funcionan?
SE
TE PUEDE ESTAR FORMADO UNA CATARATA EN EL OJO
El ojo se
compone básicamente de 2 partes, la más posterior es la retina, y por delante
de ella está la córnea, el iris, la pupila, y el cristalino.
En forma muy
resumida, podríamos decir que la retina es estimulada por la luz para poder
ver, es la que capta las imágenes, los colores, y las formas, y envía toda esta
información de luz al cerebro, para poder ser interpretado y decirnos si hay un
tigre amenazándonos o una bella figura delante de nosotros, un apetitoso bistec
o el bote de la basura, una barranca, un lago, un amanecer, o un camino dentro
de un bosque.
Pero para
poder hacerlo es necesario que las imágenes luminosas lleguen a la retina de
manera enfocada, nítida y con suficiente luz. Para lograr lo anterior, el ojo
usa un sistema óptico, formado por varias lentes naturales y diafragmas, que
permiten la entrada de luz en forma enfocada y con suficiente pero no demasiada
intensidad luminosa.
Este sistema
de lentes son de adelante hacia atrás: La cornea, el humor acuoso, el iris y la
pupila, el cristalino, y por último, el vítreo.
Los 2 más
importantes lentes naturales son la córnea, que es un lente de 43 dioptrías en
promedio, y el cristalino que tiene 21 dioptrías en promedio. Para que tengamos
una relación, si conocemos a alguien con unos lentes de fondo de botella, estos
tendrán más o menos 7 dioptrías.
Ahora bien,
con el tiempo y la edad, o con algunas enfermedades, el cristalino, que debe de
ser trasparente y cristalino como el agua, de ahí su nombre, comienza a
opacarse, como cuando se rayan los lentes, hasta llegar a hacerse como un
vidrio esmerilado. Cuando esto sucede dejamos de ver adecuadamente, pudiendo
llevarnos hasta la invalides, si lo dejamos evolucionar. En ese momento en lugar
de llamase cristalino cambia su nombre a CATARATA. Esta es la famosa catarata
del ojo.
Actualmente
la CATARATA tiene un tratamiento. Este es quirúrgico. A través de una cirugía de
corta estancia, podemos quitar la catarata del ojo, para posteriormente poner
un lente intraocular en el mismo tiempo quirúrgico, logrando que la persona
mejore importantemente su visión, con altas posibilidades de que termine viendo
como cuando era joven.
El crecimiento
de la catarata muchas veces es tan lento, que nos vamos acostumbrando a la mala visión, haciendo que la persona crea que aun ve bien. Pero al hacernos un examen, nos damos cuenta
de la mala visión que tenemos.
La mejor
manera de darnos cuenta de cual es nuestra calidad visual es examinándonos con
un profesional, esto es importante que lo hagamos al menos una vez al año,
siendo sanos, o mas frecuentemente si tenemos alguna enfermedad, ya sea ocular
o de todo el cuerpo.
ES
IMPORTANTE QUE TE HAGAS REVISAR POR UN OFTALMOLOGO AL MENOS UNA VES AL AÑO
martes, 21 de agosto de 2018
OJO SECO
Sabías que
si sufres de:
-Sensibilidad
a la luz.
-Ojos
arenosos.
-Ojo rojo.
-Visión
borrosa.
-Molestáis
con la lectura.
-Problemas
al manejar de noche.
-Fatiga con
la computadora o televisión.
-Molestias con
el viento.
-Sensibilidad
ocular en áreas secas o con aire acondicionado.
Puedes estar
sufriendo de ojo seco.
Este es un
padecimiento muy frecuente y más en las grandes ciudades, con contaminantes,
aire acondicionado, uso de automóviles con la ventana abierta (viento), o
cerrada (aire acondicionado), exposición a la luz intensa, uso de computadoras,
televisores, cine, etc.
Como
factores agravantes también podemos considerar a los lentes de contacto, el uso
de computadoras, celulares y pantallas en general, la lectura, los cosméticos.
Otro factor es el género, pues se ha visto que es más importante y frecuente en
las mujeres, y con la edad este problema se agrava aún más.
También es
importante tomar en cuenta el uso de algunos medicamentos como:
antihistamínicos, antidepresivos, anticonvulsivos, etc. que pueden agravar el
problema.
Para
ayudarnos a entender el ojo seco, quiero platicarles que la lágrima es lo que
evita el ojo seco.
La lagrima, aunque uno la ve como simples gotitas de agua,
es mucho más que eso. Esta tiene 3 capas, la más interna o pegada al ojo es de
moco, que ayuda a que la lagrima este bien pegada a la superficie ocular, es
pequeña y se adhiere estrechamente con las células epiteliales de la superficie
ocular.
Le sigue una capa acuosa, que es el 90% de la lagrima. Esta lleva
oxígeno, nutrientes, lisozima, electrolitos, etc. y con ello mantiene protegida
y en buen estado la superficie ocular.
Y la capa más externa es una capa de
lípidos, esta evita y retrasa la evaporación de la lagrima, de esa manera la
lagrima se mantiene por más tiempo sobre el ojo, evitando la necesidad de estar
parpadeando mucho.
He de decir que la distribución de la lagrima se logra con
el parpadeo, y que cada parpadeo distribuye la lagrima de manera uniforme y adecuada
sobre la superficie ocular.
La
producción de la lágrima se logra por muchas glándulas, o células glandulares.
Las que producen la capa mucosa se llaman caliciformes, y se encuentran en la
conjuntiva y la superficie de la córnea.
La capa
acuosa se produce por la glándula lagrimal principal, que se encuentra en la
parte superior y externa del ojo, interior al parpado superior, y también por
las glándulas de Wolfring y Krause, que están distribuidas por toda la
conjuntiva.
La capa
lipídica se produce por las glándulas de Meibomio. Estas se localizan en los
parpados superior e inferior. Son los puntitos que se ven en el borde
palpebral.
Estas tres
capas deben de estar en perfecto equilibrio, pues si una de ellas falla
comienzan los síntomas de ojo seco.
Para el
tratamiento del ojo seco tenemos muchas medidas, desde medicamentosas, a través
de gotas de diferentes tipos. Unas dirigidas a la capa acuosa, otras a la capa lipídica,
y otras a la reparación de los tejidos epiteliales. O también medios más
invasivos, como tapones lagrimales, lentes de contacto terapéuticos, etc.
Con todo lo anterior podemos concluir que el
manejo del ojo seco debe ser a través de su oftalmólogo, quien puede encontrar el
mejor tratamiento para este padecimiento, para cada persona.
VISITA A TU
OFTALMOLOGO
Suscribirse a:
Comentarios (Atom)
















